진료 사례 소개 (거친 잠꼬대와 몸짓, 단순한 잠버릇일까요?)
60대 여성 환자분께서 최근 친구분들과 여행을 다녀오신 뒤 걱정 가득한 표정으로 내원하셨습니다. 함께 주무셨던 친구분들이 “자면서 계속 중얼거리고 손을 크게 움직여서 깜짝 놀랐다”는 이야기를 전했기 때문입니다.
환자분은 그 이야기를 듣고 과거 배우자로부터 “어제 무슨 악몽을 꿨기에 소리를 지르느냐”는 말을 들었던 기억을 떠올리셨습니다. 최근에는 나이가 들면서 코골이가 생기고, 자는 도중 자주 깨어 숙면을 취하지 못하는 증상도 동반되었습니다.
특히 가족들로부터 “잠꼬대가 심하면 나중에 파킨슨병이나 치매에 걸릴 가능성이 크다”는 말을 듣고 큰 불안감을 느끼며 정확한 진단을 위해 병원을 찾으셨습니다.
검사 결과 및 최종 진단 (수면다원검사 결과: 렘수면 행동장애와 수면무호흡증 확인)
환자분의 정확한 수면 상태를 파악하기 위해 수면다원검사를 실시했습니다. 검사 결과, 렘수면(REM sleep) 단계에서 중얼거림과 신체 움직임이 관찰되었으며, 근육에 반복적으로 힘이 들어가는 비정상적인 소견이 보여 ‘렘수면 행동장애(RBD)’로 진단하였습니다.

[그림 1] 렘수면 중 왼팔을 휘두르는 비정상적 근육 활성도 관찰
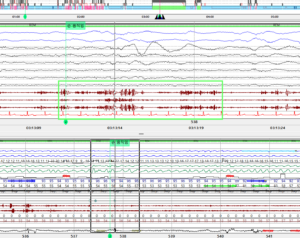
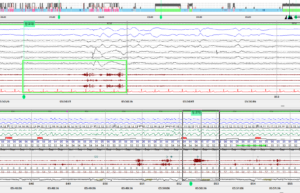
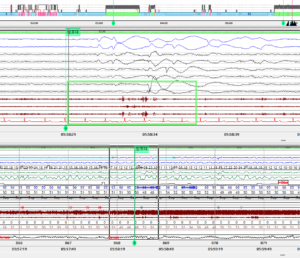
[그림 2-4] 렘수면 중 손을 움직이거나 잠꼬대를 하는 소견(초록색 네모칸) 관찰
또한 중증도의 수면무호흡증이 함께 확인되었습니다. 수면무호흡증은 자다가 숨이 막혀 뇌를 깨우기 때문에, 렘수면 행동장애 증상을 더 악화시키는 기폭제가 될 수 있습니다.
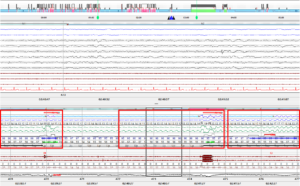
[그림 5] 수면 중 저호흡 소견 관찰 (빨간색 네모칸)
렘수면 행동장애의 정의와 발생 원인
1) 질환의 정의
정상적인 렘수면(REM sleep) 단계에서는 꿈을 꾸더라도 몸의 근육은 완전히 이완되어 움직일 수 없어야 합니다. 하지만 어떤 이유로 근육 이완 스위치가 제대로 작동하지 않아, 꿈속의 행동이 실제 움직임으로 드러나는 것을 ‘렘수면 행동장애’라고 합니다.
2) 주요 발생 원인
- 퇴행성 뇌 질환: 뇌간의 수면 조절 세포에 비정상적인 단백질이 쌓여 기능이 손상되는 경우입니다. (파킨슨병, 루이소체 치매 등과 관련)
- 약물 및 음주: 항우울제 복용이나 안정제 중단, 혹은 급격한 음주 패턴의 변화가 영향을 줄 수 있습니다.
- 기면증 및 수면무호흡증: 뇌가 산소 부족 등으로 자꾸 깨게 되면 렘수면 행동장애와 유사한 증상을 보일 수 있습니다.
3) 뇌질환(파킨슨병 등)과의 관계
렘수면 행동장애는 뇌의 노화 신호일 수 있어 향후 퇴행성 질환으로 진행될 확률이 있는 것은 사실입니다. 하지만 모든 환자가 치매나 파킨슨병으로 이행되는 것은 아닙니다. 오히려 이를 조기에 발견하여 유산소 운동과 숙면 관리를 시작한다면 뇌 건강을 체계적으로 지키는 기회가 될 수 있습니다.
맞춤형 치료 및 관리 계획 (수면무호흡 및 생활 관리)
1) 생활 습관 교정
스트레스는 교감신경을 항진시켜 증상을 악화시킵니다. 또한, 규칙적인 유산소 운동은 깊은 잠을 유도하고 뇌 신경을 보호하는 인자가 분비하여 증상 호전에 큰 도움을 줍니다.
2) 약물 치료
증상이 심해 사고 위험이 있을 경우 멜라토닌이나 클로나제팜 등을 사용합니다. 다만 고령 환자의 경우 주간 졸림증 등의 부작용을 면밀히 관찰하며 처방합니다.
3) 양압기(CPAP) 치료
수면무호흡증이 동반된 경우 가장 우선적인 치료법입니다. 자는 동안 기도가 막히지 않게 공기 압력을 넣어주어 뇌가 깨는 현상을 막고 수면의 질을 근본적으로 높여줍니다.
치료 후 경과 및 예후 (“한 달 만에 찾은 개운한 아침”)
환자분은 주변 사람을 다치게 할 정도는 아니었기에, 우선 확인된 중증 수면무호흡증 해결을 위해 양압기 치료를 시작하고 유산소 운동을 병행했습니다.
한 달간 꾸준히 사용한 결과, “중간에 깨는 일이 줄고 훨씬 푹 잔 느낌이다”라고 말씀하셨습니다. 타인에게 잠꼬대를 지적받는 일도 사라졌으며, 불안했던 마음이 해소되어 수면 만족도가 크게 높아진 것을 확인할 수 있었습니다.
신경과 전문의가 전하는 당부의 말씀
잠꼬대가 있다는 사실만으로 미리 겁을 먹으실 필요는 없습니다. 중요한 것은 정확한 수면다원검사를 통해 내 수면의 진짜 문제가 무엇인지 파악하는 것입니다.
- 단순 잠버릇인지, 질환인지 정확히 감별해야 합니다.
- 스트레스나 약물 등 유발 요인을 점검해야 합니다.
- 보행이나 손떨림 등 신경학적 이상 징후가 없는지 전문의의 진찰이 필요합니다.
잠 못 이루는 밤, 막연한 걱정보다는 신경과에 방문하여 전문가와 상담해 보시길 권장합니다.
참고문헌
- Postuma RB, et al. (2019). “Risk and predictors of dementia and parkinsonism in idiopathic REM sleep behaviour disorder: a multicentre study.” Lancet Neurology.
- Iranzo A, et al. (2017). “Neurodegenerative disease risk in idiopathic REM sleep behavior disorder: report of 10-year follow-up.” Lancet Neurology.
글쓴이 : 권하님 원장
강남스마트신경과의원 / 신경과 전문의
